|
CONVERGENCE
OF ATHEROSCLEROSIS AND ALZHEIMER'S DISEASE: INFLAMMATION, CHOLESTEROL,
AND MISFOLDED PROTEINS
Casserly I, Topol
E
The Lancet 2004; 363:1139-1146
RIASSUNTO:
La sindrome
di Alzheimer che compare in tarda età è una patologia eterogenea.
Nei soggetti anziani, è in aumento l'evidenza che suggerisce un
legame tra questa malattia neurodegenerativa, fattori di rischio vascolare
ed aterosclerosi. La natura di questo legame resta poco chiara. Alcuni
ricercatori hanno suggerito che la sindrome compaia come evento secondario
correlato ad aterosclerosi a livello di vasi extracranici o intracranici.
È già stato dimostrato anche un effetto tossico dei fattori
di rischio vascolare sulla microcircolazione di regioni del cervello suscettibili
al fenomeno neurodegenerativo.
Una spiegazione alternativa è che aterosclerosi e Alzheimer siano
processi patologici indipendenti ma convergenti. Questa ipotesi risulta
supportata da osservazioni che derivano dall'epidemiologia, da elementi
patofisiologici e dalle risposte al trattamento in entrambe le malattie.
Ciò fornisce un importante punto di partenza per comprendere la
patogenesi dell'Alzheimer, soprattutto nei soggetti anziani che presentano
fattori di rischio vascolare e apre anche nuove vie per una ricerca di
terapie preventive e terapeutiche.
COMMENTO:
La sindrome di Alzheimer è una malattia neurodegenerativa progressiva
responsabile della maggior parte dei casi di demenza tra la popolazione
dell'0ccidente. Negli Stati Uniti negli ultimi 50 anni si è verificato
un rapido aumento nelle morti per Alzheimer ed è stato calcolato
che nel 2050 il numero di Americani colpiti da questa malattia neurodegenerativa
risulterà triplicato (da 4-6 milioni a 16 milioni). Una tale situazione
epidemica ha enormi implicazioni per la società, sia in termini
di sofferenza sia in termini di costi.
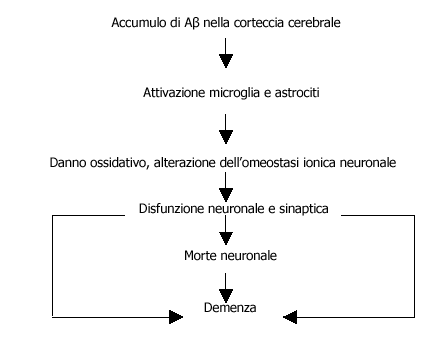
Nella patogenesi della malattia il primo evento è rappresentato
dall'accumulo extraneuronale o intraneuronale, o entrambe, di una proteina
con conformazione alterata, il peptide beta-amiloide (Aß), che da
il via ad una cascata di fenomeni che causano neurotossicità ed
infine la malattia di Alzheimer.
Questo "paradigma"
ha le sue origini nelle forme autosomiche dominanti della malattia, riscontrabili
nell'1-2% di tutti i casi. Queste forme ereditate sono associate a mutazioni
che bloccano l'espressione dei geni che codificano per la proteina precursore
dell'amiloide (APP), o per gli enzimi proteolitici che agiscono sull'APP
(ad esempio la presenilina 1 e la presenilina 2). Tali mutazioni risultano
poi associate ad un aumento della produzione di Aß con conseguente
comparsa precoce (early-onset) della malattia, come si verifica tipicamente
durante la terza e la quarta decade dell'esistenza di una persona.
La ricerca clinica e di base ha rivelato che la sindrome di Alzheimer
non dovrebbe essere trattata come una singola entità nosologica.
La malattia in età avanzata, che rappresenta il 90-95% di tutti
i casi, differisce dalla stessa patologia che compare però tra
soggetti adulti. Nel primo caso esiste infatti una componente eterogenica
considerevole, in termini di profili di fattore di rischio, di patogenesi
e di risultati neuropatologici. Nei soggetti anziani aumenta l'evidenza
di una possibile correlazione tra Alzheimer, fattori di rischio vascolare
ed aterosclerosi.
Alzheimer
ed Aterosclerosi: fattori di rischio genetici e ambientali comuni
Polimorfismo ApoEe4
Ipercolesterolemia
Ipertensione
Iperomocisteinemia
Diabete mellito
Sindrome metabolica
Fumo
Infiammazione sistemica
Obesità
Età |
L'età rappresenta
certamente il fattore di rischio dominante sia per l'aterosclerosi che
per la sindrome di Alzheimer. Entrambe le patologie sono caratterizzate
da lunghi periodi di latenza, durante i quali risultano ben identificabili
i segni subclinici della malattia.
L'ipercolesterolemia e l'infiammazione rappresentano i meccanismi dominanti
implicati nello sviluppo dell'aterosclerosi; nel caso di Alzheimer sembra
che anormalità nell'omeostasi del colesterolo abbiano un ruolo
importante nella patogenesi della malattia. In colture cellulari, livelli
di colesterolo aumentati e diminuiti promuovono e inibiscono, rispettivamente,
la formazione di Aß da APP. Animali nutriti con una dieta ricca
in colesterolo mostrano una maggiore immunoreattività di Aß
intraneuronale ed in alcuni casi anche placche extracellulari. Infine,
un polimorfismo del gene CYP46 (CYP46A1), che codifica per la 24S-colesterol-idrossilasi,
e che risulta responsabile di una riduzione dell'attività dell'enzima
e di un conseguente aumento dei livelli di colesterolo nel cervello, è
correlato all'evidenza istologica di un aumento del deposito di Aß
nel lobo temporale mediale e quindi di un maggior rischio di comparsa
della sindrome di Alzheimer in tarda età.
Negli ultimi 15 anni la ricerca ha dimostrato l'importanza dell'infiammazione
nella patogenesi dell'aterosclerosi e dell'Alzheimer. Il cervello è
popolato da microglia in grado di produrre citochine, chemochine, fattori
di crescita, enzimi, fattori del complemento e della coagulazione e radicali
liberi, e di esprimere sulla propria superficie recettori per i mediatori
di reazioni immunitarie.
Accanto alla microglia ritroviamo, nelle zone del cervello colpite dalla
malattia, anche un altro tipo di cellula gliale, gli astrociti i quali
secernono prodotti pro-infiammatori e proteine di matrice. Sebbene la
sequenza precisa degli eventi non sia chiara, questa risposta infiammatoria
contribuisce in modo significativo inizialmente ad una disfunzione neuronale
ed in seguito alla morte dei neuroni.
Numerosi modelli sperimentali e trial clinici supportano un ruolo modulatorio
del sistema renina-angiotensina nel processo aterosclerotico, indipendente
dalla sua funzione emodinamica omeostatica. Nella placca aterosclerotica,
l'attivazione del recettore AT1 dell'angiotensina ad opera dell'angiotensina
II, produce una serie di risposte che aumentano l'infiammazione vascolare,
contribuendo alla disfunzione endoteliale e al processo aterogenico. Molti
dei componenti del sistema renina-angiotensina sono stati descritti nel
cervello umano, inclusi angiotensinogeno, l'enzima di conversione dell'angiotensina,
l'angiotensina II e i recettori AT1 e AT2. C'è anche l'evidenza
che una super-attivazione del sistema renina-angiotensina cerebrale potrebbe
contribuire alla patogenesi dell'Alzheimer; nei ratti, infatti, la somministrazione
a lungo termine di farmaci inibitori dell'enzima di conversione dell'angiotensina
e di antagonisti del recettore AT-1 risulta associata ad un miglioramento
della capacità mnemonica. L'attivazione del sistema renina-angiotensina
potrebbe contribuire alla malattia neurodegenerativa inibendo il rilascio
di acetilcolina dai neuroni corticali oppure promovendo una risposta infiammatoria
nel parenchima cerebrale. Tuttavia in contraddizione a questa ipotesi
in vitro si osserva che l'enzima che converte l'angiotensina previene
l'aggregazione di Aß e che l'inibizione di tale enzima blocca questo
effetto.
Alcuni studi randomizzati condotti nell'ambito della prevenzione primaria
e secondaria di eventi cardiovascolari e cerebrovascolari hanno sottolineato
anche un effetto benefico delle statine sul rischio di comparsa dell'Alzheimer
(riduzione del 40-70% del rischio). Nonostante i limiti di questi studi
(numerosità del campione, ridotto follow up), resta comunque innegabile
la consistenza dei dati osservati. In modelli animali di ischemia cerebrale
le statine alterano favorevolmente l'espressione di molecole di adesione
prevenendo le interazioni leucociti-endotelio e leucociti-glia, sopprimono
la produzione di citochine, inibiscono gli astrociti, le cellule della
microglia e l'induzione della sintesi di ossido nitrico sintasi nei macrofagi,
e hanno anche un effetto anti-ossidante.
Certamente studi futuri nell'area cardiovascolare dovrebbero comprendere
anche sotto-studi specifici sugli effetti di una terapia cardiovascolare
a lungo termine (20-30 anni) sulla funzioni cognitive danneggiate dalla
sindrome di Alzheimer; ciò permetterebbe infatti di confermare
in modo definitivo la correlazione tra aterosclerosi e Alzheimer, due
fenomeni patologici indipendenti ma al tempo stesso convergenti.
Alberico L. Catapano e Alessandra Bertelli, Dipartimento di Scienze Farmacologiche,
Università degli Studi di Milano
|
