|
EFFECTS
OF ANTIBIOTIC THERAPY ON OUTCOMES OF PATIENTS WITH CORONARY ARTERY DISEASE
A meta-analysis of randomised Controlled Trials
Andras R, Berger
J.S, Brown D.L.
JAMA. 2005 Jun 1;293(21):2641-7.
ABSTRACT:
CONTEXT:
Although Chlamydia pneumoniae infection has been associated with the initiation
and progression of atherosclerosis, results of clinical trials investigating
antichlamydial antibiotics as adjuncts to standard therapy in patients
with coronary artery disease (CAD) have been inconsistent.
OBJECTIVE: To conduct a meta-analysis of clinical trials of antichlamydial
antibiotic therapy in patients with CAD.
DATA SOURCES: The MEDLINE and Cochrane Central Register of Controlled
Trials databases were searched from 1966 to April 2005 for English-language
trials of antibiotic therapy in patients with CAD. Bibliographies of retrieved
articles were searched for further studies. Presentations at major scientific
meetings (2003-2004) were also reviewed. Search terms included antibacterial
agents, myocardial infarction, unstable angina, and coronary arteriosclerosis.
STUDY SELECTION: Eligible studies were prospective, randomized, placebo-controlled
trials of antichlamydial antibiotic therapy in patients with CAD that
reported all-cause mortality, myocardial infarction, or unstable angina.
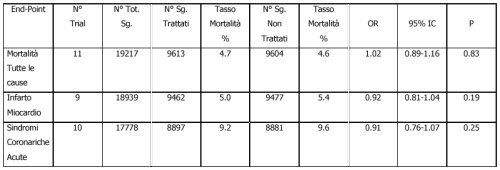
Of the 110 potentially relevant articles identified, 11 reports enrolling
19,217 patients were included.
DATA EXTRACTION: Included studies were reviewed to determine the number
of patients randomized, mean duration of follow-up, and end points. End
points of interest included all-cause mortality, myocardial infarction
(MI), and a combined end point of MI and unstable angina.
DATA SYNTHESIS: Event rates were combined using a random-effects model.
Antibiotic therapy had no impact on all-cause mortality among treated
vs untreated patients (4.7% vs 4.6%; odds ratio [OR], 1.02; 95% confidence
interval [CI], 0.89-1.16; P = .83), on the rates of MI (5.0% vs 5.4%;
OR, 0.92; 95% CI, 0.81-1.04; P = .19), or on the combined end point of
MI and unstable angina (9.2% vs 9.6%; OR, 0.91; 95% CI, 0.76-1.07; P =
.25).
CONCLUSION: Evidence available to date does not demonstrate an overall
benefit of antibiotic therapy in reducing mortality or cardiovascular
events in patients with CAD.
COMMENTO:
L'infezione da Chlamydia pneumonae è stata correlata da un
punto di vista sierologico, patologico e clinico, sia alle fasi iniziali
che alla progressione dell'aterosclerosi, come anche allo sviluppo di
coronaropatia (CAD). Numerosi trias clinici hanno valutato se una terapia
antibiotica contro la Chlamydia pneumonae possa avere un effetto benefico
nella prevenzione secondaria di eventi di natura cardiologia in soggetti
con CAD stabile e instabile, ma i risultati non sono stati soddisfacenti.
Alcuni ricercatori hanno condotto una meta-analisi di tutti gli studi
clinici randomizzati pubblicati (1966-Aprile 2005) che considerano i possibili
benefici di un trattamento antibiotico anti-Chlamydia pneumonae in pazienti
coronaropatici. Tra tutti gli studi individuati, ne sono stati selezionati
11 che rispondessero a tutti i criteri di inclusione scelti. I soggetti
randomizzati in totale erano 19.217 (9613 trattati con farmaco e 9604
con placebo), in percentuale maggiore uomini e di età compresa
tra i 60 e i 66 anni. Gli end-point primari erano rappresentati da: morte
per tutte le cause, infarto miocardio (IM) e angina instabile (UA); il
follow-up variava in realtà da studio a studio, tra i 3 mesi e
i 4 anni; il trattamento farmacologico era a base di un solo antibiotico
macrolide: roxitromicina o azitromicina o claritromicina o gatifloxacina,
a dosaggi variabili.
Il confronto dei dati tra i soggetti trattati con il farmaco oppure con
il placebo non ha evidenziato differenze significative nei tre end-point
considerati:
L'infezione da Chlamydia
pneumoniae è stata associata per la prima volta a CAD e ad IM nel
1998 quando, in uno studio retrospettivo il 68% dei pazienti con IM acuto
e il 50% di quelli con CAD cronico erano infatti risultati positivi all'infezione
da Chlamydia pneumoniae, con una prevalenza maggiore rispetto ai soggetti
controllo. Successivamente è stato osservato anche come questo
agente batterico infettasse tutte le cellule coinvolte nell'aterosclerosi
e inducesse uno stato infiammatorio all'interno delle placche aterosclerotiche.
Inoltre si è visto come una opportuna terapia antibiotica contro
Chlamydia pneumoniae migliora la funzionalità dell'endotelio, rallenta
la progressione della placca e riduce l'infiammazione.
Uno studio (Gupta et al.) condotto su 60 soggetti è stato il primo
ad esaminare gli effetti di questo tipo di approccio farmacologico, evidenziando
una riduzione del 68% negli eventi cardiovascolari, inclusa la mortalità.
Questi primi risultati positivi hanno spinto poi i ricercatori a verificare
la riproducibilità dei dati in coorti più ampie. Tuttavia
le differenze nelle caratteristiche dei soggetti arruolati, nel disegno
degli studi e nel tipo di antibiotico assunto non hanno permesso di riscontrare
analoghi risultati confortanti. La meta-analisi condotta presenta però
dei limiti non indifferenti: (1) i dati sono stati estrapolati solo da
trial clinici randomizzati ed in quanto tali non possono essere rappresentativi
dei pazienti osservati normalmente nella pratica clinica; (2) l'unico
antibiotico impiegato è un macrolide e nello specifico solo un
fluorochinolone; (3) gli studi considerati sono stati condotti in un periodo
in cui la medicina ha fatto grandi passi aventi nella cura delle coronaropatie.
È possibile quindi che l'effetto dell'antibiotico-terapia osservato
nei trial più recenti fosse in realtà solo mascherato negli
studi più vecchi dalla ricerca di altri obiettivi, quali migliorare
la sopravvivenza e ridurre gli effetti collaterali dei farmaci utilizzati.
Nonostante i limiti, questa meta-analisi dimostra che la terapia antibiotica
anti-Chlamydia pneumoniae non migliora in modo significativo le condizioni
dei soggetti con CAD, i quali dovrebbero anzi trarre giovamento da interventi
sullo stile di vita (esercizio fisico, perdita di peso e smettere di fumare)
e da una ottimizzazione delle terapie farmacologiche (aspirina, anti ipertensivi
e ipolipemizzanti e statine).
Alberico
L. Catapano e Alessandra Bertelli, Dipartimento di Scienze Farmacologiche,
Università degli Studi di Milano
|
