|
La
terapia farmacologica migliore della PCI nella prevenzione degli eventi
nella CAD stabile
Optimal medical
therapy with or without PCI for stable coronary disease
Boden WE, O'Rourke RA, Teo KK, Hartigan PM, Maron DJ, Kostuk WJ, Knudtson
M, Dada M, Casperson P, Harris CL, Chaitman BR, Shaw L, Gosselin G, Nawaz
S, Title LM, Gau G, Blaustein AS, Booth DC, Bates ER, Spertus JA, Berman
DS, Mancini GB, Weintraub WS; COURAGE Trial Research Group.
N Engl J Med 2007;356:1503-16
 Diapositive
Diapositive
Abstract:
BACKGROUND: In patients with
stable coronary artery disease, it remains unclear whether an initial
management strategy of percutaneous coronary intervention (PCI) with intensive
pharmacologic therapy and lifestyle intervention (optimal medical therapy)
is superior to optimal medical therapy alone in reducing the risk of cardiovascular
events. METHODS: We conducted a randomized trial involving 2287 patients
who had objective evidence of myocardial ischemia and significant coronary
artery disease at 50 U.S. and Canadian centers. Between 1999 and 2004,
we assigned 1149 patients to undergo PCI with optimal medical therapy
(PCI group) and 1138 to receive optimal medical therapy alone (medical-therapy
group). The primary outcome was death from any cause and nonfatal myocardial
infarction during a follow-up period of 2.5 to 7.0 years (median, 4.6).
RESULTS: There were 211 primary events in the PCI group and 202 events
in the medical-therapy group. The 4.6-year cumulative primary-event rates
were 19.0% in the PCI group and 18.5% in the medical-therapy group (hazard
ratio for the PCI group, 1.05; 95% confidence interval [CI], 0.87 to 1.27;
P=0.62). There were no significant differences between the PCI group and
the medical-therapy group in the composite of death, myocardial infarction,
and stroke (20.0% vs. 19.5%; hazard ratio, 1.05; 95% CI, 0.87 to 1.27;
P=0.62); hospitalization for acute coronary syndrome (12.4% vs. 11.8%;
hazard ratio, 1.07; 95% CI, 0.84 to 1.37; P=0.56); or myocardial infarction
(13.2% vs. 12.3%; hazard ratio, 1.13; 95% CI, 0.89 to 1.43; P=0.33). CONCLUSIONS:
As an initial management strategy in patients with stable coronary artery
disease, PCI did not reduce the risk of death, myocardial infarction,
or other major cardiovascular events when added to optimal medical therapy.
(ClinicalTrials.gov number, NCT00007657 [ClinicalTrials.gov].)
Commento:
I
risultati dello studio COURAGE (Clinical Outcomes Utilizing Revascularization
and Aggressive Drug Evaluation) hanno evidenziato in pazienti con malattia
coronarica stabile la sostanziale identità di efficacia PCI , stent
e trattamento farmacologico rispetto al solo trattamento farmacologico
intensivo.
Questi risultati alimentano il dubbio che gli impianti di stents, compresi
quelli a rilascio di farmaco (DES), per il trattamento di CAD stabile
o per la prevenzione di eventi cardiaci futuri siano stati sovrautilizzati.
Il Dott. William E Boden ha presentato i risultati il 27 marzo 2007, contemporaneamente
alla pubblicazione ondine sul New England Journal of Medicine, affermando
che l'utilizzo di PCI in aggiunta ad un trattamento farmacologico intensivo
ha effettivamente diminuito la prevalenza di angina, ma non ha ridotto
a lungo termine l'incidenza di morte, infarto miocardico non fatale e
ospedalizzazione per sindrome coronarica acuta.
Un editoriale che accompagna lo studio, afferma che i datti derivati dallo
studio potrebbero condurre a cambiamenti importanti nel trattamento dei
pazienti con CAD stabile, in aggiunta a prevedibili sostanziali risparmi
economici. Nel trattamento dell'angina gli interventi di PCI hanno un
ruolo consolidato, ma non superiore al trattamento farmacologico intensivo
nella prevenzione di infarto miocardico (IM) e di morte nei pazienti,
sintomatici o asintomatici, come quelli valutati in questo studio.
Altri studiosi, come il Dott. Eric Topol (Scripps Translational Science
Institute, La Jolla, CA), commentando i risultati dello studio suggeriscono
che questi non sono poi così inaspettati, poiché non è
mai stato dimostrato che la PCI riduce gli eventi di morte o IM rispetto
alla terapia farmacologica, e il COURAGE non presenta nulla di nuovo,
ma semplicemente consolida l'evidenza che il vamtaggio della rivascolarizzazione
consiste nel crollo delle crisi anginose.
Ma molti cardiologi, in particolare gli interventisti, non sono persuasi
dei risultati, il problema reale è se essi avranno il coraggio
di cambiare il loro modo di agire. La PCI nella gestione della sindrome
coronarica acuta salva la vita, ma l'85% degli interventi di PCI (almeno
negli Stati Uniti) viene effettuato in pazienti stabili, e di questi si
suppone che almeno il 25% siano pazienti asintomatici. Questo studio mostra
chiaramente ciò che tutti sanno, ma molti si rifiutano di credere:
l'angioplastica non salva la vita, tranne ai pazienti in fase acuta, e
non previene gli attacchi cardiaci.
Lo studio COURAGE tra il 1999 e il 2004 ha arruolato e randomizzato 2287
pazienti sottoposti a PCI e a terapia farmacologica intensiva o sottoposti
esclusivamente a trattamento farmacologico. Dopo un follow-up che oscillava
fra 2.5 e 7.0 anni, si sono registrati 211 eventi gravi - mortalità
per tutte le cause o infarto miocardico non fatale (evento primario del
COURAGE) - nel gruppo PCI e 202 nel gruppo in trattamento farmacologico,
una differenza statisticamente non significativa. Anche quando l'ictus
è stato inserito nell'end point composito non si sono registrate
differenze significative fra i due gruppi. Quando gli eventi sono stati
analizzati singolarmente, non si sono osservate differenze nell'incidenza
di morte, IM, ictus o ospedalizzazione per sindrome coronarica acuta fra
i due gruppi.
COURAGE:
tassi cumulativi eventi* (a un follow-up mediano di 4.6 anni)
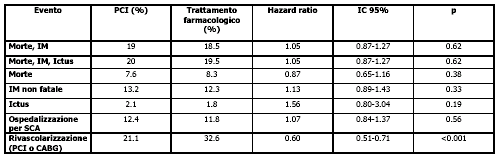
Dopo
un follow-up di 4,6 anni, erano più numerosi i pazienti del gruppo
trattamento farmacologico rispetto al gruppo PCI-trattamento farmacologico
sottoposti ad ulteriore rivascolarizzazione, di solito dovuta ad angina
L'unica differenza statisticamente significativa fra le due strategie
di trattamento era una diminuita prevalenza di angina, che era maggiore
nel gruppo PCI a uno e a tre anni. Tuttavia, entro un periodo di 5 anni
- in parte una conseguenza dell'ulteriore rivascolarizzazione nel gruppo
in trattamento farmacologico - non si osservava alcuna differenza significativa.
COURAGE:
Libertà dall'angina
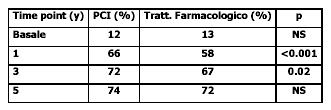
I
risultati possono essere spiegati, in parte, dal fatto che la morfologia
della placca e il rimodellamento vascolare sono differenti nella sindrome
coronarica acuta - dove l'impianto di stent si è dimostrato superiore
al trattamento farmacologico - rispetto alla malattia coronarica stabile,
nella quale la terapia farmacologica e la gestione dei fattori di rischio
principali possono agire sulla diminuzione della vulnerabilità
della placca.
Rimane da valutare se quanto evidenziato produrrà una diminuzione
degli intervalli di PCI. Gli incentivi economici sostengono le procedure
angioplastiche piuttosto che la terapia farmacologica associata a terapia
comportamentale e cure mediche. Gli interventi di PCI sono molto redditizi
per gli ospedali ed i dottori. anche in termini di tempo dedicato al paziente.
Risulta, inoltre, ancora una volta, evidente che la riduzione marcata
della colesterolemia LDL è di grande beneficio. Il raggiungimento
di bassi livelli di LDL colesterolo nello studio è sicuramente
un plus da non trascurare nel gruppo in trattamento intensivo (un numero
notevole di pazienti in questo gruppo era in terapia con la combinazione
ezetimibe statina, l'intervento più efficace oggi disponibile per
ridurre il colesterolo LDL).
In conclusione una conferma di quanto già noto attraverso un trial
di impianto rigoroso.
Nel paziente stabile l'intervento di PCI deve essere valutato con attenzione.
Alberico L. Catapano, Dipartimento di Scienze Farmacologiche,
Università degli Studi di Milano
|
